脳腫瘍の診断
INDEX
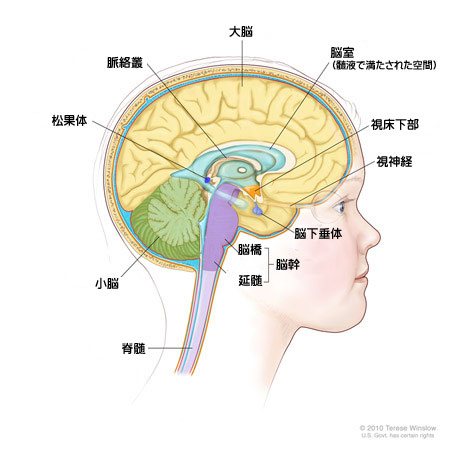
中枢神経系(CNS)は脳と脊髄から成っています。これらは生命維持に必要な呼吸、心拍、動作、思考、学習などの機能を制御している重要な器官です。また、脳内で産生される重要な物質(ホルモン)は、体内にある多数の器官を刺激したり制御したりしています。この極めて重要な部位に発現する腫瘍には独特の性質や症状が多くみられます。
脳腫瘍は1種類の腫瘍ではなく、いくつかの異なる種類の腫瘍が含まれています。脳腫瘍は15歳未満の子どもに最も多い固形腫瘍で、米国ではこの年齢の小児がん全体の約20%を占めています。 脳と脊髄の腫瘍に関する重要事項は以下の通りです。
- 脳腫瘍はどの年齢層にもみられ、脳や脊髄のどこにでも発生します。ただ、小児脳腫瘍のうちの特別な種類は、脳の特定の部位に起こりやすい傾向があります。
- 脳腫瘍は年長の子どもよりも8歳以下の子どもにより多く発生します。
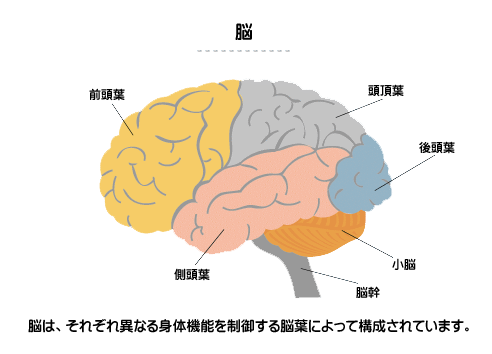
- 脳腫瘍は腫瘍細胞の種類と発生した部位によって分類されます。
- 中枢神経系(CNS)腫瘍について説明する時、通常の腫瘍に用いる「良性」「悪性」という言葉は役に立ちません。脳や頭蓋骨の内部は大きさが変えられない「箱」のようなものなので、たとえ「良性」の、または進行が遅い腫瘍であっても、手術で完全に切除できない部位に発生して進展する場合には深刻な事態を引き起こし、死につながることがあるためです。
脳腫瘍の大半は、遠隔部位に転移したり中枢神経系(脳や脊髄)の外へ広がったりすることは滅多にありません。しかし、局所的に再発したり中枢神経系の他部位へ広がったりすることはよくあります。
脳腫瘍の症状
中枢神経系(CNS)腫瘍の症状は腫瘍の存在部位、増殖する速さ、腫瘍によって周辺組織に腫れがあるかどうかによって左右されます。中枢神経系腫瘍の進展に伴う症状は両親が最初に気付くことが多いですが、担任の先生やかかりつけの内科小児科医が最初に気付くこともあります。
中枢神経系腫瘍には、以下のような典型的な症状が見られます。
- 頻繁あるいは周期的に起こる頭痛(特に朝目覚めた後に多い)
- 嘔吐(特に朝に多い)
- 眼球運動障害または視力障害、あるいはその両方
- 不安定な歩行または平衡感覚の障害
- 顔面片側の麻痺
- これまでに習得した知識や行動などができなくなる
- 腕または脚の筋力低下
- 乳幼児では泉門部(頭蓋骨と頭頂骨の間の凹んだ柔らかい部分)の膨隆、もしくは頭囲の増大
- 頭部や首の片側への傾斜
- てんかん発作
- 言語能力が衰えたり、嚥下(※)が困難になったり、唾液が口から外へ流れたりする
(※訳注:「嚥下」は「えんげ」と読み、呑み込むことの意味です。) - 夜中によく目を覚ますほど強い背中と首の痛み
稀な症状には以下のようなものがあります。
- 食事に関する変化、あるいは喉の渇き
- 発育不全
- めまい
- 無気力、怒りっぽくなる、またはその他の行動変化
- 学力低下
- 腕や脚の感覚障害
- 外傷歴がないのに意識障害が起きる
- 排尿・排便の変化または失禁
- 感染症の症状のない聴力の低下
脳腫瘍の診断
脳腫瘍の予後を判定するためには、判断の材料となる以下の重要な情報が必要です。
- 病理組織学的診断による腫瘍の種類
- 脳の特定部位が影響を受けているか否か
- 腫瘍を手術で部分的または完全に取り除ける可能性があるかどうか
- 腫瘍の進展速度
- 診断時における患児の年齢
高度な画像検査機器と技術の開発は、脳腫瘍の診断と治療に大きな進歩を起こしました。これらの腫瘍を診断するのに用いられる標準的な検査は以下の通りです。
これらの検査はいずれも脳や脊髄の鮮明な写真が得られるので、医師が腫瘍の正確な位置を特定するのに役立ちます。脳腫瘍の診断を進めている間には、以下のいずれかまたは全ての検査がよく行われます。
- PET検査:CTやMRIに似ていますが、腫瘍細胞の代謝活動によって診断することができます。
- SPECT検査:MRIに似ていますが、脳における特定の物質の取り込みを測定します。また、SPECT検査は、手術の後で正常な脳と腫瘍部分、瘢痕組織を区別するのにも役立ちます。
- 脳電図(EEG):てんかん発作を診断するのに使われてきました。
ほとんどの場合、腫瘍の位置が正確にわかると手術が行われます。手術の目的は、病理医が顕微鏡下で診断をする(病理組織学的診断)ための腫瘍組織を採取することです。これは、正確な診断を行い、その後の治療計画を立てるために必要なことです。外科医は、近接している正常な脳の組織を損なうことなく、できるだけ多くの腫瘍を取り除くように試みます。
正確な診断が確定しても、腫瘍が他の器官まで広がっていないかどうかを判定するために他の検査を行う必要があります。追加検査は治療を開始する前に身体の他の部位の機能を診断するのにも役立ちます。このような検査は以下の通りです。
- 腰椎穿刺(脊髄穿刺):脳脊髄液の中に腫瘍細胞があるかどうかを診断する
- 聴力検査(オージオグラム)
- 血液検査:塩分バランスとホルモン機能を測定して、肝臓や腎臓の機能を診断する
- 神経心理学的な診察
主治医はインフォームド・コンセントのために親御さんとの話し合いの場(カンファランスと呼びます)を設けます。この面談の目的は、腫瘍に関する情報(発生部位、手術で取り除くことができた量、検査結果など)を再検討して、お子さんの更なる治療のための意見を出し合うことです。
脳腫瘍の原因
脳腫瘍の原因が何であるかはまだわかっていません。ただ、脳腫瘍が発症するいくつかのリスク要因はわかっています。
遺伝子の状態
特定の遺伝性疾患(症候群)のお子さんは、他の子どもに比べて脳腫瘍を発症しやすい傾向にあります。それらの症候群とは、神経線維腫症、フォン・ヒッペル・リンダウ(Hippel-Lindau)病、リ・フラウメニ症候群、毛細血管拡張性運動失調症、基底細胞母斑症候群、家族性非ポリポーシス直腸癌(ゴーリン症候群)です。このような疾患を持つお子さんは脳腫瘍を発症するリスクがより高くなりますが、こうしたケースは全体のうちのごくわずかを占めるに過ぎません。通常これらの症候群は幼少時にわかるので、お子さんがこのような疾患に該当するかどうかについて親御さんは既にご存知のはずです。
放射線治療歴
以前にがんにかかったことがあり、その治療として放射線照射を頭部に受けた患児は、新たに脳腫瘍を発症するリスクが高くなります。
男性/女性
脳腫瘍の種類によって傾向が異なります。星細胞腫は男児・女児で同じように発症する傾向がありますが、髄芽腫、上衣腫、胚細胞腫瘍は男児の方が女児よりも発症しやすい傾向があります。
発症率と民族性
米国において、東欧系白人の子どもはアフリカ系の子どもより髄芽腫や上衣細胞腫を発症しやすい傾向があります。
他の種類の脳腫瘍は東欧系白人の子どももアフリカ系の子どもも同様に発症します。他の民族における違いはまだ特定されていません。
現状の医学知識では、以下のような物事は子どもの脳腫瘍の発症リスクとは関係がないと証明されています。
- 送電線や電気機器(テレビなど)から生じる電磁場
- 母親の妊娠中におけるアルコール摂取
- 母親の妊娠中の喫煙
米国版の更新時期: 2011年9月
日本版の更新時期: 2012年3月